Warum und wie stark ist das Krebsrisiko erhöht?
Fotolia_109196159_Markus Bormann
Nach einer Organtransplantation müssen lebenslang immunsuppressive Medikamente (Immunsuppressiva) eingenommen werden, um eine Abstoßung des transplantierten Organs zu verhindern. Die regelmäßige Einnahme der Immunsuppressiva ist Voraussetzung für das Funktionieren des transplantierten Organs und nach Herz-, Lungen- und Lebertransplantation zumeist auch für das Überleben des Transplantierten.
Langfristig kann die immunsuppressive Behandlung zu unerwünschten Nebenwirkungen führen. So können Medikamente zur Immunsuppression (in unterschiedlichem Maß) zur Krebsentstehung beitragen. Ein weiterer Grund ist, dass die Schwächung des Immunsystems auch körpereigene Abwehrmechanismen beeinträchtigt, die die Entstehung von Krebs verhindern sollen: Die Erkennung und Aussortierung bösartiger Zellen ist gestört. Transplantierte haben daher generell ein erhöhtes Risiko, an Tumoren zu erkranken.
Werden die Abwehrzellen (Lymphozyten) geschwächt, begünstigt dies außerdem, dass sich Viren unkontrolliert ausbreiten können. Es wird vermutet, dass dies das Risiko für Krebserkrankungen erhöht, die aufgrund einer Virusinfektion entstehen. Ein Beispiel dafür sind Lymphome (Lymphdrüsenkrebs), die durch eine Infektion mit dem Epstein-Barr-Virus ausgelöst werden können.
Im Vergleich zur Durchschnittsbevölkerung häufige Krebsarten nach Organtransplantation sind das Non-Hodgkin-Lymphom, Tumoren der Niere, der Lunge und der Leber. Auch Hautkrebs tritt bei Transplantierten häufiger auf als bei Nicht-Transplantierten.
Um das Erkrankungsrisiko für Krebs zu verringern, können verschiedene Maßnahmen ergriffen werden.
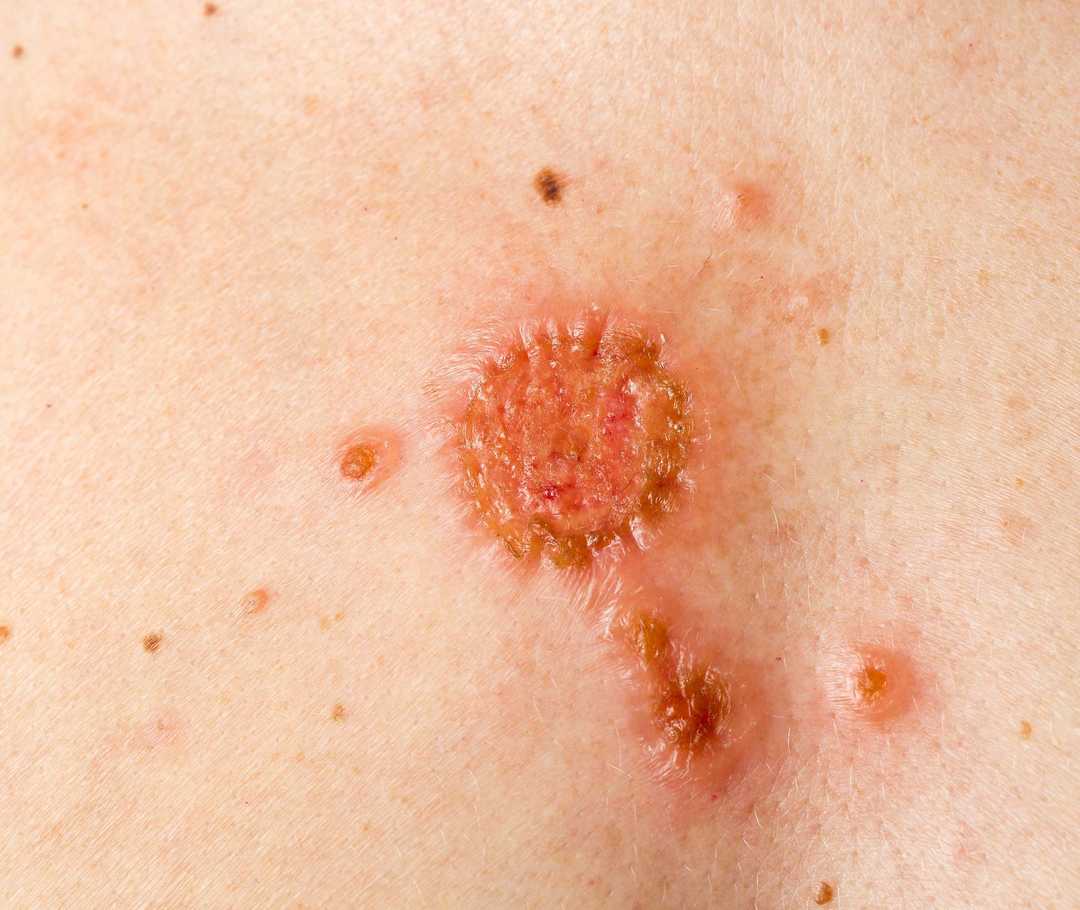
„Weißer Hautkrebs“
Fotolia_47522894_Alexander Raths
Bei Transplantierten treten überwiegend Hauttumore auf, die zur Gruppe des so genannten "weißen" oder "hellen Hautkrebses" gehören. Die zwei Hauptformen des hellen Hautkrebses sind
- das Plattenepithelkarzinom (= Spinaliom, spinozelluläres Karzinom) und
- das Basalzellkarzinom (= Basaliom).
Das Plattenepithelkarzinom sieht aus wie ein rötlicher Knoten, dessen Oberfläche meist mit fest anliegenden Schuppen und Hornhaut bedeckt ist. Eine Frühform des Plattenepithelkarzinoms wird als aktinische Keratose bezeichnet.
Das Basaliom zeigt sich entweder als knotiges oder als oberflächliches Basaliom. Ein knotiges Basaliom erscheint zunächst als rötlicher Knoten mit aufliegenden kleinen Blutgefäßen. Nach längerer Zeit kann es sich zu einem Geschwür entwickeln. Knotige Basaliome entstehen oft im Gesicht. Ein oberflächliches Basaliom sieht aus wie eine rötliche Fläche bzw. "Platte". Es tritt meist am Körperstamm (Rücken, Bauch, Brust) auf.
Die Tabelle zeigt, um das Wievielfache das Erkrankungsrisiko für verschiedene Hauttumore bei Organtransplantierten erhöht ist.
| Art des Hauttumors | Erhöhtes Erkrankungsrisiko |
|---|---|
| Plattenepithelkarzinom der Haut | 65- bis 250-fach |
| Plattenepithelkarzinom der Lippe | bis zu 20-fach |
| Kaposi-Sarkom | bis zu 84-fach |
| Bösartige Basaliome | bis zu 10-fach |
| Melanome ("schwarzer Hautkrebs") | bis zu 3,4-fach |
| Tabelle: Erhöhung des Risikos von Organtransplantierten, an Hautkrebs zu erkranken, im Vergleich zur Gesamtbevölkerung |
Quellen
Schrem H, Barg-Hock H, Strassburg CP et al.: Nachsorge bei Organtransplantierten. Dtsch Arztebl Int, 2009; 106 (9): 148–55.
Stockfleth E, Ulrich M: Vorsorge und Behandlung von Hauttumoren nach Organtransplantation. Diatra Journal, 2/2008; 15–8.
Engels EA et al.: Spectrum of Cancer Risk among U.S. Solid Organ Transplant Recipients: The Transplant Cancer Match Study. JAMA, 2011; 306 (17): 1891–901.
Rademacher S, Seehofer D, Eurich D, et al.: 28-year incidence of de novo malignancies after liver transplantation: A single-center analysis of risk factors and mortality in 1616 patients. Liver Transpl 2017 Jun 7 (epub).
Yanik EL, Smith JM, Shiels MS et al.: Cancer Risk After Pediatric Solid Organ Transplantation. Pediatrics 2017; 139(5).