Die ersten Wochen nach der Transplantation sind oft eine „schwere Zeit“. Infolge der Konditionierungstherapie ist der Körper geschwächt. Es ist eine intensive Betreuung im Krankhaus notwendig, um verschiedene Nebenwirkungen der Therapie zu lindern und ein Gelingen der Transplantation sicher zu stellen – also das Anwachsen der Spender-Stammzellen im Knochenmark und die Bildung neuer Blutzellen.
Aplasie
Da die eigenen Knochenmarkszellen durch die Konditionierungstherapie zerstört sind und die neue Blutbildung erst 14 bis 21 Tage nach der Transplantation beginnt, werden in diesem Zeitraum keine neuen Blutzellen gebildet (Knochenmarksaplasie). Im Blut sinkt die Anzahl aller Blutzellarten. Rote Blutkörperchen (Erythrozyten) und Blutplättchen (Thrombozyten) werden soweit durch Transfusionen ersetzt, dass keine lebensbedrohlichen Risiken entstehen.
Der Mangel an weißen Blutkörperchen (Leukozyten) wird Leukopenie bzw. Neutropenie genannt (Die neutrophilen Granulozyen machen den größten Anteil der Leukozyten aus). Er hat zur Folge, dass man nach der Transplantation für einige Wochen sehr anfällig für Infektionen ist und durch verschiedene Maßnahmen vor Keimen geschützt werden muss:
- Man wird isoliert, d. h. man darf sein Zimmer nicht verlassen.
- Die Isolierzimmer oder die gesamte Einrichtung sind mit speziellen Filteranlagen ausgestattet, welche die Keimzahl in der Luft gering halten.
- Besucher, Ärzte und Pflegepersonal müssen bei Betreten des Zimmers Mundschutz tragen und sich die Hände desinfizieren.
- Man darf nur keimfreie Kost essen.
- Verschiedene Pflegemaßnahmen vermindern das Risiko, dass Keime, die eigentlich zur normalen Bakterienbesiedlung des Körpers gehören, in die Blutbahn gelangen und eine Infektion auslösen.
- Man muss verschiedene Medikamente (z. B. Antibiotika) einnehmen, die vor Infektionen schützen.
Insbesondere im Bereich der Körperpflege können Transplantierte selbst zum Schutz vor Infektionen beitragen, u. a. durch:
- Verwenden von Einmalwaschlappen und täglich frischen Handtüchern
- Waschen mit einer antibakteriellen Waschlotion
- Tägliches Cremen der Haut
- Regelmäßige Mundspülungen mit desinfizierenden und pflegenden Lösungen
- Rasieren nur mit elektrischen Rasierern, weil dies seltener zu Hautverletzungen führt
Wegen der niedrigen Thrombozytenzahl ist die Blutungsneigung etwas erhöht. Man sollte daher eine weiche Zahnbürste benutzen. Bei Thrombozytenzahlen unter 50.000/µl ist die Gefahr von Blutungen noch größer, so dass keine Zahnbürste mehr benutzt werden darf und man auch mit der Krankengymnastik aussetzen muss. Ab diesem Wert werden Thrombozyten-Transfusionen gegeben, damit man nicht lange einer hohen Blutungsneigung ausgesetzt ist.
Das Pflegepersonal der Station erklärt die verschiedenen Maßnahmen genauer.
Haare und Schleimhäute
Die Chemo- und ggf. Strahlentherapie wirken nicht nur auf die Zellen des Knochenmarks, sondern auch auf andere Zellarten, die sich häufig teilen bzw. kontinuierlich neu bilden. Davon sind insbesondere die Haare und die Schleimhäute betroffen. Die Haare fallen zunächst aus und wachsen meist nach 2 bis 3 Monaten wieder neu. Manchmal wachsen sie jedoch gar nicht mehr oder nur an einigen Stellen.
Die Schleimhäute (z. B. Mundschleimhaut, Darmschleimhaut) werden wund und können sich entzünden (Mukositis). Mit verschiedenen Mundspülungen soll die Mundschleimhaut gepflegt und vor Infektionen geschützt werden. Es kann sein, dass wegen starker Schmerzen für einige Tage keine Nahrungsaufnahme über den Mund möglich ist. Man erhält dann alle lebenswichtigen Nährstoffe als Infusionen über einen zentralen Venenkatheter (ZVK).
Nach einer dosisreduzierten Konditionierung sind die Auswirkungen auf die Blutzellen sowie auf Haare und Schleimhäute weniger stark ausgeprägt.
Novartis
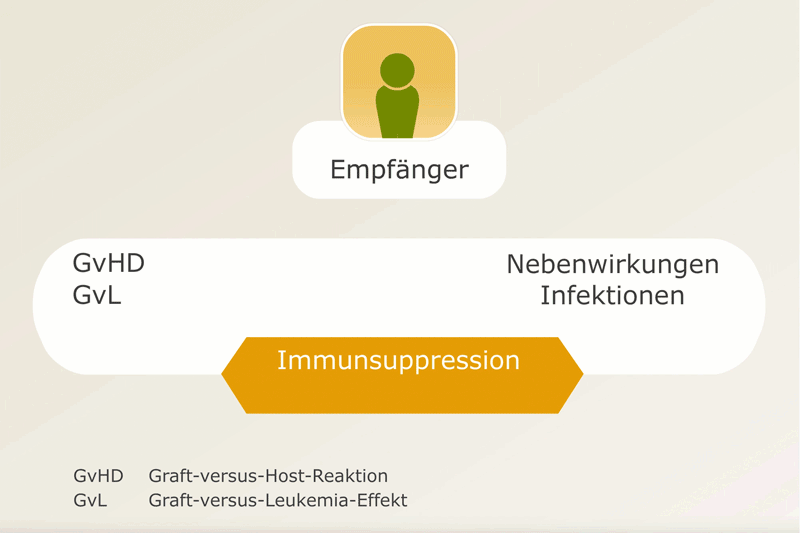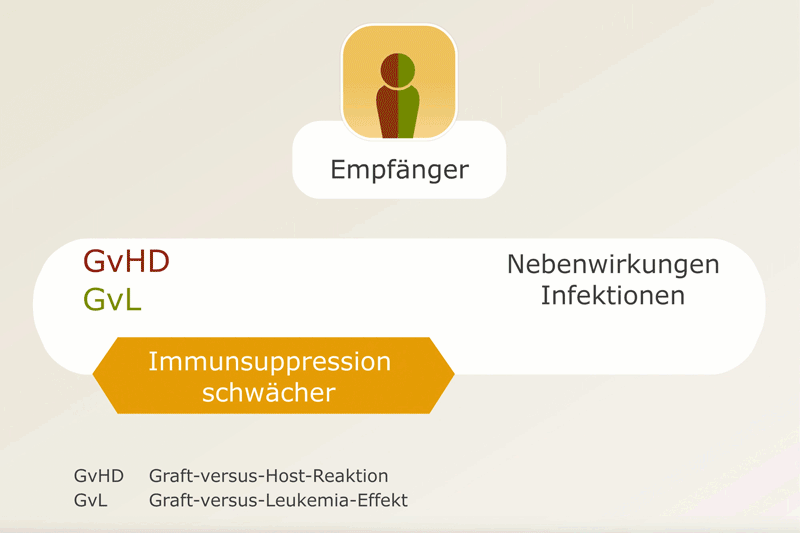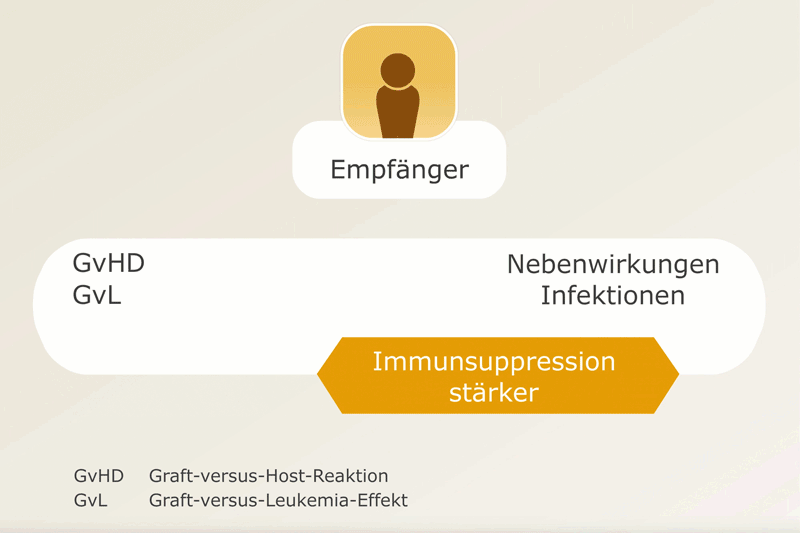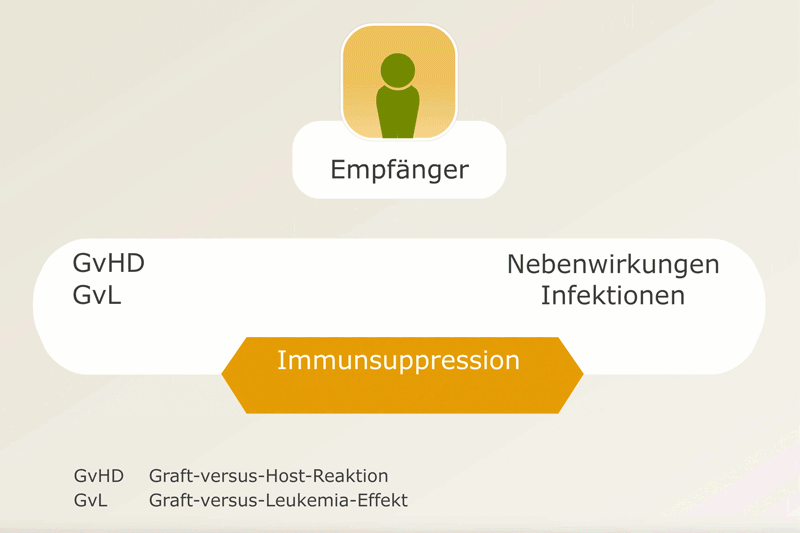
Die Dosis der Immunsuppressiva muss fein ausbalanciert werden.
Immunsuppression zum Schutz vor der Graft-versus-Host-Reaktion (GvHD)
Mit der allogenen Stammzelltransplantation transplantiert man quasi auch das Immunsystem des Spenders mit. Die Immunzellen (insbesondere Lymphozyten) können Körperzellen des Empfängers als fremd erkennen und sich gegen sie richten. Diesen Vorgang nennt man Graft-versus-Host-Reaktion (GvHR oder GvHD, D = disease) bzw. Transplantat-gegen-Wirt-Reaktion. Das Risiko für eine GvHD ist umso geringer, je besser die HLA-Merkmale von Spender und Empfänger übereinstimmen.
In einem geringen Maße wird eine Graft-versus-Host-Reaktion durchaus hingenommen, weil man weiß, dass dann auch der Graft-versus-Leukemia-Effekt stärker ist (die Immunzellen des Spenders bekämpfen auch Krebszellen). Damit es nicht zu gefährlichen Ausprägungen der GvHD kommt, müssen jedoch immunsuppressive Medikamente eingenommen werden. Die Abschwächung des Immunsystems mithilfe der immunsuppressiven Medikamente erhöht wiederum das Risiko für Infektionen.
Daher muss die Dosis der immunsuppressiven Medikamente so angepasst werden, dass einerseits eine GvHD unterdrückt, andererseits das Immunsystem nicht unnötig stark geschwächt und der Graft-versus-Leukemia-Effekt nicht zu stark gedrosselt wird (s. Abbildung). Dafür werden die Blutspiegel einiger Medikamente regelmäßig überprüft.
Es geht bergauf!
Wenn die transplantierten Blutstammzellen mit der Bildung neuer Blutzellen beginnen, steigt auch deren Anzahl im Blut wieder. Sobald die Neutrophilenzahl über 500/µl steigt, kann die Isolation beendet werden. Auch die Schleimhäute erholen sich wieder, so dass das Essen wieder genossen werden kann.
Wenn die Blutwerte stabil sind und keine Komplikationen auftreten, wird man aus dem Krankenhaus entlassen, muss sich aber regelmäßig in der Ambulanz untersuchen lassen. Der Krankenhausaufenthalt dauert in der Regel 4 bis 6 Wochen. Auch zuhause gibt es einige Dinge zu beachten, um sich vor Infektionen zu schützen.
Meist können die Ärzte die Dosis der Immunsuppressiva nach einigen Monaten langsam verringern.
Das erste Jahr nach der allogenen Blutstammzelltransplantation (PBSZT)
Nach der Entlassung aus dem Krankenhaus wird man regelmäßig in der KMT-Ambulanz untersucht. Die Kontrolluntersuchungen dienen vor allem dazu
- den Blutspiegel bestimmter Immunsuppressiva zu messen und die Dosis entsprechend anzupassen sowie
- mögliche Komplikationen rechtzeitig erkennen und behandeln zu können.
Oft folgt einige Wochen nach dem Krankenhausaufenthalt eine Anschlussheilbehandlung in einer Reha-Klinik.
Eine „kritische Zeit“
Die ersten 6 Monate nach der Transplantation sind eine „kritische Zeit“, in der sich oft der Erfolg der Behandlung entscheidet. Das „neue“ Immunsystem soll
- verbliebene Krebszellen zerstören,
- verbliebene blutbildende Zellen und Immunzellen des „alten“ Immunsystems beseitigen und
- lernen, dass die Körperzellen des Empfängers keine „fremden" Zellen sind, sich also nicht gegen sie richten.
Es geschehen also intensive Anpassungsprozesse zwischen dem transplantierten Immunsystem und dem eigenen Körper. Daher kommt es in dieser Zeit noch relativ häufig zu Komplikationen. Die Einnahme der Immunsuppressiva ist sehr wichtig, damit das Immunsystem die Anpassungsvorgänge in „geschütztem Umfeld“ meistern kann und es nicht zu einer überschießenden Abwehrreaktion kommt.
Maßnahmen zum Schutz vor Infektionen
In der Frühphase nach der Transplantation ist man noch sehr empfänglich für Infektionen. Gegen viele bakterielle Infektionen ist man zwar wieder gut geschützt, sobald aus dem Knochenmark wieder neutrophile Granulozyten (eine bestimmte Art weißer Blutkörperchen) in das Blut gelangen. Für den Aufbau eines ausreichenden Schutzes gegen andere Keime, z. B. Viren und Pilze, benötigt das Immunsystem jedoch viel mehr Zeit – nicht selten dauert dieser Prozess 6 Monate oder auch länger. Die Ärzte in der KMT-Ambulanz kontrollieren deshalb regelmäßig die Anzahl verschiedener Immunzellen (insbesondere Lymphozyten und deren Untergruppen) im Blut, um das Infektionsrisiko abzuschätzen.
Solange, bis die Ärzte der KMT-Ambulanz „Entwarnung“ geben, sollte man das häusliche Umfeld und den Alltag so gestalten, dass man möglichst wenig in Kontakt mit Keimen, insbesondere Pilzsporen, kommt. Dazu gehören folgende Maßnahmen:
- Entfernung von Blumen und Zimmerpflanzen (mindestens aus dem Schlafzimmer)
- Verzicht auf Gartenarbeiten (Pilzsporen in der Erde)
- große Distanz zu Biomüll einhalten
- Verzicht auf Baumaßnahmen in der Wohnung (Pilzsporen im Staub)
- Weiterführung der keimarmen Diät
- Rauchverzicht (Rauchen erhöht die Anfälligkeit der Atemwege für Virusinfektionen)
- Menschenansammlungen meiden (z. B. Kino, Disco, öffentliche Verkehrsmittel)
- einen Mundschutz tragen, wenn man Menschen trifft, die nicht zum engsten Familienkreis gehören
- Personen mit Infekten und erkrankte Haustiere meiden
- Nutzung von Kondomen beim Geschlechtsverkehr (Schutz vor diversen Keimen)
Pilzsporen werden auch über die Luft eingeatmet und können bei Menschen mit geschwächtem Immunsystem z. B. eine Lungenentzündung verursachen.
Was man hinsichtlich der Ernährung beachten sollte, erklären die Diätassistenten des Krankenhauses ausführlich. Einige wichtige Punkte haben wir in einem Artikel zur keimarmen Ernährung zusammengefasst. Das Grundprinzip lautet: „Koch es – schäl es – oder vergiss es!"
Sonnenschutz
Die Haut ist infolge der Konditionierungstherapie, insbesondere nach Bestrahlung, empfindlicher gegenüber der Sonnenstrahlung. Außerdem kann das Sonnenlicht eine GvHD der Haut auslösen. Hinzu kommt, dass verschiedene Immunsuppressiva das Hautkrebsrisiko verstärken können. Daher sollte man
- auf Sonnenbäder und Besuche im Sonnenstudio verzichten,
- im Sonnenlicht eine Kopfbedeckung und eine Sonnenbrille mit UV-Filter tragen und
- die Haut mit einer Sonnencreme eincremen (mindestens Lichtschutzfaktor 30).
Impfungen
Da das eigene „alte“ Immunsystem zerstört wurde, müssen Impfungen, die bereits vor der Transplantation durchgeführt wurden, wiederholt bzw. der Impfstatus wiederhergestellt werden. Der Zeitpunkt für die Impfungen wird individuell festgelegt und hängt von der Erholung des Immunsystems ab. Meist wird mit den ersten Impfungen etwa 3 bis 6 Monate nach der Transplantation begonnen. In den ersten 2 Jahren nach einer allogenen Stammzelltransplantation dürfen nur Impfungen mit Tot- bzw. Toxoid-Impfstoffen vorgenommen werden. Impfungen mit Lebendimpfstoffen sollten auch nach 2 Jahren nur in Absprache mit dem Transplantationszentrum durchgeführt werden.
Wiedereinstieg in den Beruf
Ob und wann man wieder arbeiten gehen kann, hängt vom individuellen Verlauf nach der Transplantation ab. Die übliche Zeitspanne reicht von 3 bis mehr als 12 Monaten.
Verringerung der Immunsuppression
Sofern die Blutwerte stabil bleiben und keine Komplikationen auftreten, werden die Ärzte die Dosis der immunsuppressiven Medikamente nach und nach verringern. Ziel ist es, nach Tag 100 möglichst keine Immunsuppressiva mehr zu benutzen. Allerdings ist das nicht immer möglich. Akute und chronische GvHD können mitunter auch sehr lange Phasen der Immunsuppression notwendig machen.
Mögliche Komplikationen im ersten Jahr nach der allogenen Blutstammzelltransplantation (PBSZT)

Fotolia_10163420_Robert Kneschke
Die Konditionierungstherapie und die allogene Blutstammzelltransplantation sind mit einer Reihe von Nebenwirkungen verbunden, die vor allem in den ersten Wochen auftreten. Mit Medikamenten und anderen vorbeugenden Maßnahmen können viele dieser unerwünschten Begleiteffekte der Behandlung abgemildert oder ganz verhindert werden.
Dennoch können Komplikationen auftreten. Dies gilt auch weiterhin, nachdem man aus dem Krankenhaus entlassen wurde. Regelmäßige Besuche in der KMT-Ambulanz sind daher wichtig, damit Komplikationen rechtzeitig erkannt und behandelt werden können. Zu den häufigsten Komplikationen im ersten Jahr (insbesondere in den ersten 6 Monaten) gehören die Graft-versus-Host-Erkrankung (GvHD) und Infektionen.
Graft-versus-Host-Erkrankung (GvHD)
Es gibt eine akute und eine chronische Form der GvHD. Die akute Form tritt per Definition in den ersten 100 Tagen nach der Transplantation auf, während die chronische GvHD erst nach Tag 100 beginnt. Allerdings lassen sich akute und chronische GvHD so einfach nicht trennen. Es gibt frühe chronische und späte akute Formen. Insgesamt verläuft die akute GvHD deutlich dynamischer, insbesondere wenn keine Gegenmaßnahmen eingeleitet werden. Während milde Formen einfach zu behandeln sind, können schwere Formen lebensbedrohlich verlaufen.
Bei einer Graft-versus-Host-Erkrankung richtet sich das Immunsystem des Spenders gegen Körperzellen des Empfängers. Davon sind typischerweise betroffen:
- die Haut,
- die Leber und
- der Darm.
Bei der akuten GvHD tritt oft ein juckender, fleckiger Hautausschlag auf, häufig im Gesicht, am Dekolleté oder am Rücken. Der Angriff auf Leber und Darm kann zu folgenden Beschwerden führen: Übelkeit, Erbrechen, Bauchschmerzen, Durchfall, blutiger Stuhl, Gelbfärbung der Augen und der Haut.
Bei Symptomen der akuten GvHD müssen Sie umgehend (!) das Transplantationszentrum informieren. Die Ärzte werden entscheiden, ob weitere Untersuchungen und das Einleiten einer immunsuppressiven Therapie notwendig sind.
Bei der chronischen GvHD kommt es am häufigsten zu Hautveränderungen sowie zur Trockenheit von Mundschleimhäuten und Bindehäuten. Alle Beschwerden einer akuten GvHD können ebenfalls vorkommen. Manchmal sind die Lunge (Husten, Atemnot) oder Muskeln und Gelenke betroffen.
Zur Prophylaxe und Behandlung der GvHD werden Immunsuppressiva verwendet. Oft werden beispielsweise prophylaktisch Cyclosporin A während der ersten 12 Wochen und Methotrexat an einigen Tagen in den ersten 2 Wochen verabreicht. Tritt dennoch eine GvHD auf, wird der behandelnde Spezialist im Transplantationszentrum zeitnah entscheiden, ob eine topische Behandlung mit Salben ausreicht oder ob der Einsatz von Kortisontabletten oder -infusionen notwendig ist. Letzteres erfordert dann auch eine stationäre Aufnahme und den Einsatz anderer Immunsuppressiva.
Infektionen
Infektionen treten bei fast allen transplantierten Patienten auf. Das häufigste Zeichen einer Infektion nach Blutstammzelltransplantation ist Fieber. Sobald Fieber auftritt, werden die behandelnden Ärzte versuchen, den Erreger herauszufinden (z. B. mithilfe von Blutkulturen) und gezielt mit Antibiotika zu behandeln. Zur Vorbeugung (Prophylaxe) von Infektionen nimmt man in den ersten Wochen nach der Transplantation einige Medikamente ein.
Vor dem Anwachsen der transplantierten Blutstammzellen im Knochenmark (Engraftment) und dem Beginn der neuen Blutbildung kommen am häufigsten Infektionen vor, die durch Bakterien ausgelöst werden. Dies liegt daran, dass die Anzahl der neutrophilen Granulozyten (eine bestimmte Art der Leukozyten) in dieser ersten Phase nach der Transplantation (ca. 2 Wochen) sehr niedrig ist. Die „Neutrophilen" sind sehr wichtig für die Abwehr von Bakterien.
Wenn die Neutrophilen- bzw. Leukozytenzahlen wieder normal sind, ist man vor Bakterien relativ gut geschützt. Das Risiko für Infektionen, die durch Viren und Pilze verursacht werden, bleibt jedoch noch länger erhöht, weil
- man immunsuppressive Medikamente einnehmen muss und
- die neu gebildeten Immunzellen (insbesondere Lymphozyten) ihre Funktionen erst „erlernen" müssen. Es kann 2 Jahre oder länger dauern, bis die Immunabwehr wieder vollständig funktioniert.
Daher sollte man nach der Transplantation über einen längeren Zeitraum einige Maßnahmen zum Schutz vor Infektionen beachten. Wie lange dies in Ihrem individuellen Fall notwendig ist, werden Ihnen die Ärzte des Transplantationszentrums sagen.
Mehr Informationen über Bakterien, Viren und Pilze sowie einige typische Krankheitserreger nach der Transplantation finden Sie im Spezialthema „Infektionen nach Organtransplantation".
Lebervenen-Verschlusskrankheit
Die Lebervenen-Verschlusskrankheit (VOD) ist eine relativ seltene, aber schwerwiegende Nebenwirkung, welche nach bestimmten Konditionierungstherapien besonders häufig auftritt. Mit der Einführung dosisreduzierter Konditionierungen wird sie eher seltener beobachtet.
Bei dieser Erkrankung kommt es zu
- einem schmerzhaften Anschwellen der Leber,
- einer Gelbfärbung der Haut und
- einer raschen Gewichtszunahme, weil weniger Flüssigkeit ausgeschieden wird.
Die Lebervenen-Verschlusskrankheit wird durch hochdosierte Strahlen- und/oder Chemotherapien verursacht: In bestimmten Blutgefäßen der Leber lösen sich viele abgetötete Zellen von den Gefäßwänden ab und verstopfen das Gefäßinnere. Deshalb schwillt die Leber an, und ihre Funktion ist beeinträchtigt (z. B. im Stoffwechsel).
Abstoßung des Transplantats
Eine „klassische" Abstoßungsreaktion, bei der sich verbliebene Lymphozyten des Empfängers gegen die transplantierten Zellen richten, kommt nach einer allogenen Blutstammzelltransplantation nur selten vor. Sie zeigt sich durch:
- Nichtanwachsen des Transplantats
- Abfallen der Zellzahlen im Blut, häufig verbunden mit sonst nicht erklärbarem Fieber
Eine Abstoßung wird mit Immunsuppressiva behandelt. Reicht dies nicht aus, ist eine erneute Transplantation mit vorangehender Konditionierung notwendig. Die Stammzellen sollten dann möglichst von einem anderen Spender kommen.
Quellen
Informationen für Patienten mit Blutstammzelltransplantation und Knochenmarktransplantation. Universitätsklinikum Ulm, Stand 09/2023. https://www.uniklinik-ulm.de/fileadmin/default/Kliniken/Innere_Medizin_3/Broschueren/cEBKT_web_20230914.pdf (zuletzt besucht am 18.10.2024).
Copelan EA: Hematopoietic stem-cell transplantation. N Engl J Med 2006; 354: 1813—26.
Informationsbroschüre für Patienten, Version 01/2007. Stammzelltransplantationszentrum Heidelberg, Sektion Allogene Stammzellentransplantation. http://www.klinikum.uni-heidelberg.de/fileadmin/medizinische_klinik/Abteilung_5/docs/patinfo/PatinfoAllogeneStammzelltransplantation.pdf (zuletzt besucht am 18.10.2024).
Antin JH: Long-term care after hematopoietic stem-cell transplantation in adults. N Engl J Med 2002; 347(1): 36-42.